

Аневризма – это ограниченное или диффузное выпячивание стенки сосуда или расширение сегмента артерии, а также полости образовавшиеся около или внутри стенки сосуда, сообщающиеся с его просветом. Периферические артерии поражаются аневризмой реже, чем аорта. Наиболее часто периферическая аневризма поражает подколенную артерию, которая спускается по задней поверхности колена. Реже аневризма поражает бедренную артерию в области паховой складки, сонную артерию на шее и иногда артерии на верхней конечности. Особый вид периферических аневризм, которые поражают артерии почек или кишечника, называется висцеральные аневризмы.
Наиболее частой причиной развития аневризмы является атеросклероз, реже различные воспалительные заболевания (неспецифический аортоартериит, сифилис, туберкулез и др.), фиброзно-мышечная дисплазия. Кроме того, особенно в последние десятилетие отмечается существенное увеличение числа аневризм, развившихся вследствие травмы.
Развитию аневризм способствует ряд факторов:
С возрастом риск развития аневризмы периферических артерий увеличивается.
Разрывы аневризм периферических артерий наблюдаются достаточно редко, значительно более частым осложнением аневризм периферических артерий является образование тромбов, которые могут вызвать закупорку сосудов мозга или конечностей.
Аневризмы периферических артерий, особенно при больших размерах, могут сдавливать проходящие рядом нервы или вены, а также вызывать боль, онемение или отек.
В самом начале заболевания пациент может не ощущать каких-либо признаков наличия аневризмы, особенно если она малых размеров. Двое из трех пациентов с аневризмой периферических артерий не отмечают каких-либо признаков заболевания.
Симптомы периферической аневризмы зависят от размера и локализации ее. Возможные признаки аневризмы периферической артерии:
При вовлечении в процесс сонных артерий, могут возникать признаки транзиторных ишемических атак или инсульта. Об этом подробно написано в разделе о заболеваниях сонных артерий. При вовлечении в процесс артерий кишечника, возникают симптомы мезентериальной ишемии.
Диагноз заболевания подтверждается при помощи инструментальных методов: ультразвукового дуплексного сканирования, магнитно-резонансной томографии, спиральной компьютерной томографии и ангиографии.
Наличие у пациента аневризмы периферической артерии является абсолютным показанием для хирургического лечения, так как несмотря на то, что разрыв аневризм происходит достаточно редко, они часто осложняются развитием тромбоза и тромбоэмболии артерии, приводя к развитию гангрены, при локализации в области конечностей, к инсульту при локализации в области артерий шеи и к гангрене кишечника или инфаркту почки при поражении висцеральных артерий. Лечение аневризмы зависит от ее локализации, размеров, симптомов и наличия осложнений аневризмы в виде тромбообразования.
Поэтому чаще всего при аневризмах бедренной или подколенной артерии лучшим вариантом является только оперативное лечение. Аневризмы сонных артерий и артерий верхних конечностей несколько иную клинику. Но лечение их такое же, как и всех аневризм.
Обычно в лечении аневризм периферических артерий сосудистые хирурги применяют либо шунтирование, либо протезирование.
Шунтирование заключается в том, что хирург создает из «донорского» сосуда (чаще подкожной вены бедра) обходной путь для кровотока. Аневризма при этом удаляется. Эта операция проводится обычно под специальной эпидуральной (или спинальной) анестезией, иногда под общей (все зависит от тяжести и локализации аневризмы).
При протезировании хирург удаляет пораженный участок артерии, и на его место подшивается синтетический протез в виде трубочки. Материал, из которого делается протез сосуда по своим свойствам и характеристикам приближается к свойствам стенки артерий.
При развитии тромбоза аневризмы применяется метод тромболитической терапии, заключающийся в том, что в тромб с помощью специального катетера во время ангиографии вводится вещество, растворяющее тромб. Однако, данный метод эффективен лишь при свежих тромбах.
Нередко применяют новейший метод эндоваскулярной хирургии – стентирование. При этом с помощью катетера, который используется при ангиографии, в артерию, к месту аневризмы подводится стент – особая конструкция цилиндрической формы, которая служит каркасом для измененной стенки аневризматически расширенной артерии. Этот метод применяется в случае, когда риск обычного хирургического вмешательства высок.
В некоторых случаях, особенно при отсутствии лечения или при неадекватном лечении, у пациента может развиться гангрена конечности – омертвение тканей. Эти изменения в тканях уже необратимы. Единственный способ сохранения жизни пациенту в этом случае – ампутация конечности.
Аневризма - местное расширение просвета артерии вследствие изменения или повреждения ее стенки.
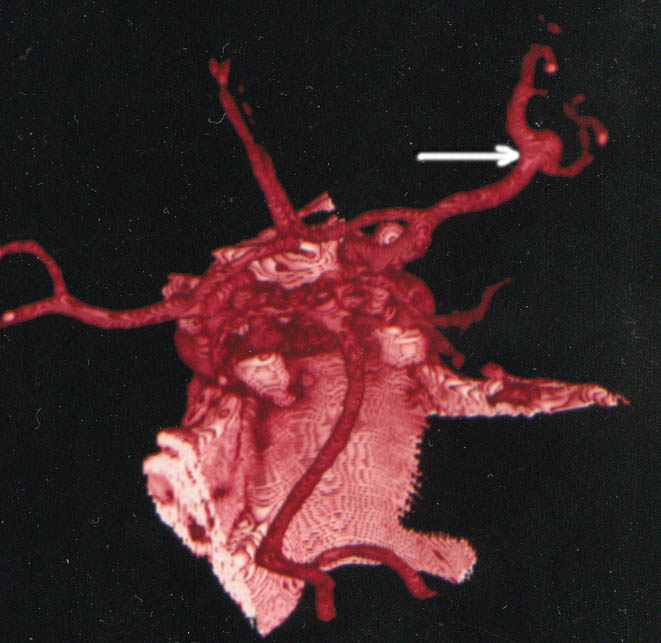
Аневризмы сосудов головного мозга являются основной причиной нетравматического субарахноидального кровоизлияния, обуславливая до 85% всех случаев внутричерепных кровоизлияний.
Разрыв аневризмы чаще всего происходит в возрасте от 30 до 50 лет.
История. Е.Moniz в 1927 году выполнил первую церебральную ангиографию при субарахноидальном кровоизлиянии, а спустя 10 лет W.E.Dendy впервые произвел удачное хирургическое вмешательство по поводу разрыва аневризмы.
Откуда они "берутся"? В настоящее время единой теории происхождения аневризм нет. Большинство авторов считают, что происхождение аневризм зависит от двух причин: наличия дегенеративных изменений сосудистой стенки и факторов, их вызывающих.
Дефекты артериальной стенки, лежащие в основе формирования аневризмы:
Гемодинамическе факторы - аневризмы чаще располагаются в области отхождения ветвей от артерии или в месте изгибов артерии, т.к. эти участки испытывают наибольшее гемодинамическое воздействие.
Аневризмы часто сочетаются с пороками развития или заболеваниями, которые приводят к
Классификация аневризм.
Существует множество классификаций аневризм головного мозга, наиболее распространенные из них – классификация по форме, величине и артерии, на которой они расположены.
Классификация аневризмы по форме.
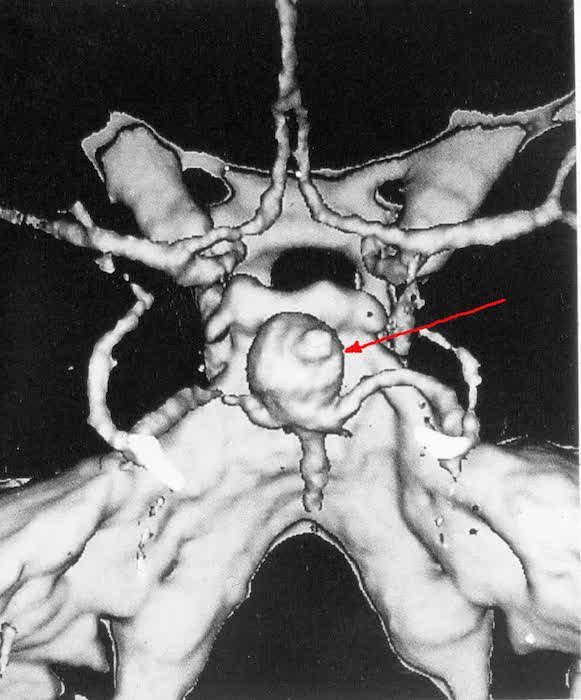
1. Мешотчатые (одно- или многокамерные).
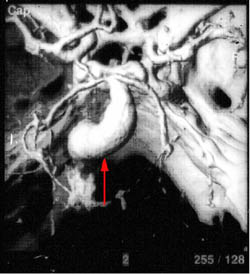
2. Веретенообразные (фузиформные).
 |
 |
|
| ЗD-KT ангиография - мешотчатая аневризма развилки основной артерии | 3D-KT ангиография - фузиформное расширение основной артерии |
Классификация аневризм по артерии, на которой они расположены.
1. На передней мозговой – передней соединительной артериях (45 %).
2. На внутренней сонной артерии (32%).
3. На средней мозговой артерии (19%).
4. На артериях вертебро-базилярной системы (4%)
5. Множественные аневризмы – на двух и более артериях (13%).
Классификация аневризм по величине.
1. До 3 мм – милиарные.
2. 4 - 15 мм – обычные.
3. 16 - 25 мм – большие.
4. Более 25 мм – гигантские.
Строение аневризм.
Аневризма состоит из шейки, тела и купола. Шейка – имеет трехслойное строение церебральной артерии, это наиболее прочная часть аневризмы. Тело аневризмы характеризуется отсутствием трехслойной сосудистой стенки (прежде всего мышечного слоя) и недоразвитием эластической мембраны. Купол аневризмы представлен одним слоем интимы, он наиболее тонок, и кровотечение возникает именно отсюда. В области аневризмы практически всегда имеются атероматозные изменения и разрыв ее часто возникает на месте этих изменений.
Риск кровоизлияния из неразорвавшейся аневризмы составляет около 1% в течение года, однако риск повторного кровоизлияния из аневризмы значительно повышается и в первые 2 недели после него составляет 15 - 25%, в течение полугода - 50%.
При аневризмах большого размера возрастает и риск кровоизлияния. При аневризме менее 5 мм риск кровоизлияния составляет 2,5% в течение жизни, аневризма размерами 6-10 мм разрывается в 41% случаев, а при размерах её 11-15 мм кровоизлияние происходит в 87%. Если аневризма имеет размеры более 15 мм в диаметре, то риск кровоизлияния снижается, в вязи с формированием сгустков в ее полости.Риск летального исхода при повторном разрыве аневризмы в течение первой недели после кровоизлияния составляет 32%, на второй неделе - 43%, а в течение первого года после кровоизлияния достигает 63% (из-за повторных кровоизлияний, которые, как правило, протекают значительно тяжелее, чем первое).
Осложнения, развивающиеся в остром периоде разрыва аневризмы, следующие:
1. Повторное кровотечения из аневризмы.
2. Сосудистый спазм, который развивается в 100% случаев (пик развития спазма на 3-14 сутки), ишемия мозга вследствие ангиоспазма развивается в 64% случаев.
3. Внутримозговая гематома – 22%.
4. Внутрижелудочковое кровоизлияние – 14%.В настоящее время ведущие нейрохирурги всего мира склоняются к ранним операциям при разрывах аневризм сосудов головного мозга. Таким образом проводится профилактика повторного кровоизлияния, сосудистого спазма и гидроцефалии.
Обледование больных с аневризмой сосудов головного мозга - см. субарахноидальное кровоизлияние.
Методы лечения аневризм сосудов головного мозга.
1. Хирургический:
2. Консервативный.
Аномалия Арнольда-Киари - это врожденная патология развития ромбовидного мозга, проявляющаяся несоответствием размеров задней черепной ямки (ЗЧЯ) и мозговых структур находящихся в этой области, что приводит к опущению ствола головного мозга и миндалин мозжечка в большое затылочное отверстие и ущемлению их на этом уровне.
Лечение:
Аномальный дренаж легочных вен:
Cтеноз или недостаточность аортального клапана в сочетании с расширением восходящей аорты.
Cтеноз или недостаточность аортального клапана, приводящая к объемной перегрузке или перегрузке давлением левого желудочка.
Воспаление червеобразного отростка (вплоть до его некроза).
Нарушения сердечного ритма и проводимости. Могут проявляться изменением частоты и силы сердечных сокращений, возникновением преждевременных или внеочередных сокращений или изменением последовательности возбуждения и сокращения предсердий и желудочков сердца.
Хирургическое лечение:
Прием и консультация врача-терапевта.
Обследование:
Индивидуальный подбор лекарственных средств (монотерапия и комбинированное лечение).
Диспансерное наблюдение за состоянием пациента.
Отбор пациентов для хирургического лечения.
Аневризма - местное расширение просвета артерии вследствие изменения или повреждения ее стенки.
Аневризмы сосудов головного мозга являются основной причиной нетравматического субарахноидального кровоизлияния, обуславливая до 85% всех случаев внутричерепных кровоизлияний.
Разрыв аневризмы чаще всего происходит в возрасте от 30 до 50 лет.
ИСТОРИЯ. Е.Moniz в 1927 году выполнил первую церебральную ангиографию при субарахноидальном кровоизлиянии, а спустя 10 лет W.E.Dendy впервые произвел удачное хирургическое вмешательство по поводу разрыва аневризмы.
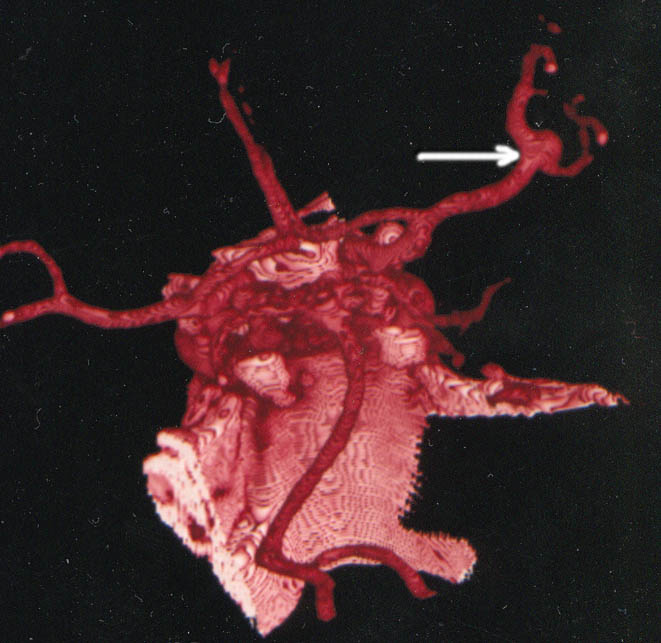
Откуда они "берутся"? В настоящее время единой теории происхождения аневризм нет. Большинство авторов считают, что происхождение аневризм зависит от двух причин: наличия дегенеративных изменений сосудистой стенки и факторов, их вызывающих.
Дефекты артериальной стенки, лежащие в основе формирования аневризмы:
Гемодинамическе факторы - аневризмы чаще располагаются в области отхождения ветвей от артерии или в месте изгибов артерии, т.к. эти участки испытывают наибольшее гемодинамическое воздействие.
Аневризмы часто сочетаются с пороками развития или заболеваниями, которые приводят к:
Классификация аневризм.
Существует множество классификаций аневризм головного мозга, наиболее распространенные из них – классификация по форме, величине и артерии, на которой они расположены.
Классификация аневризмы по форме.
1. Мешотчатые (одно- или многокамерные).
2. Веретенообразные (фузиформные).
ЗD-KT ангиография - мешотчатая аневризма развилки основной артерии
3D-KT ангиография - фузиформное расширение основной артерии
Классификация аневризм по артерии, на которой они расположены.
1. На передней мозговой – передней соединительной артериях (45 %).
2. На внутренней сонной артерии (32%).
3. На средней мозговой артерии (19%).
4. На артериях вертебро-базилярной системы (4%).
5. Множественные аневризмы – на двух и более артериях (13%).
Классификация аневризм по величине.
1. До 3 мм – милиарные.
2. 4 - 15 мм – обычные.
3. 16 - 25 мм – большие.
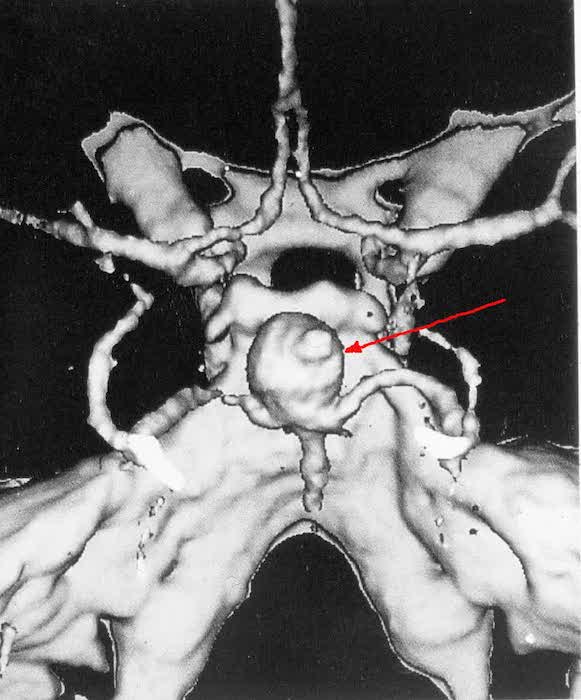
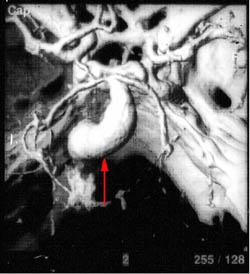
4. Более 25 мм – гигантские.Велизиев круг (артериальный круг головного мозга) с гигантской аневризмой внутренней сонной артерии (слева
Строение аневризм.
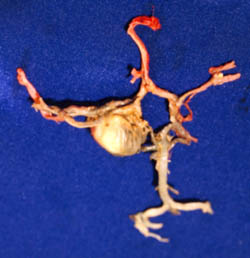
Велизиев круг (артериальный круг головного мозга) с гигантской аневризмой внутренней сонной артерии (слева)
Аневризма состоит из шейки, тела и купола. Шейка – имеет трехслойное строение церебральной артерии, это наиболее прочная часть аневризмы. Тело аневризмы характеризуется отсутствием трехслойной сосудистой стенки (прежде всего мышечного слоя) и недоразвитием эластической мембраны. Купол аневризмы представлен одним слоем интимы, он наиболее тонок, и кровотечение возникает именно отсюда. В области аневризмы практически всегда имеются атероматозные изменения и разрыв ее часто возникает на месте этих изменений.
Риск кровоизлияния из неразорвавшейся аневризмы составляет около 1% в течение года, однако риск повторного кровоизлияния из аневризмы значительно повышается и в первые 2 недели после него составляет 15 - 25%, в течение полугода - 50%.
При аневризмах большого размера возрастает и риск кровоизлияния. При аневризме менее 5 мм риск кровоизлияния составляет 2,5% в течение жизни, аневризма размерами 6-10 мм разрывается в 41% случаев, а при размерах её 11-15 мм кровоизлияние происходит в 87%. Если аневризма имеет размеры более 15 мм в диаметре, то риск кровоизлияния снижается, в вязи с формированием сгустков в ее полости.Риск летального исхода при повторном разрыве аневризмы в течение первой недели после кровоизлияния составляет 32%, на второй неделе - 43%, а в течение первого года после кровоизлияния достигает 63% (из-за повторных кровоизлияний, которые, как правило, протекают значительно тяжелее, чем первое).
Осложнения, развивающиеся в остром периоде разрыва аневризмы, следующие:
1. Повторное кровотечения из аневризмы.
2. Сосудистый спазм, который развивается в 100% случаев (пик развития спазма на 3-14 сутки), ишемия мозга вследствие ангиоспазма развивается в 64% случаев.
3. Внутримозговая гематома – 22%.
4. Внутрижелудочковое кровоизлияние – 14%.В настоящее время ведущие нейрохирурги всего мира склоняются к ранним операциям при разрывах аневризм сосудов головного мозга. Таким образом проводится профилактика повторного кровоизлияния, сосудистого спазма и гидроцефалии.
Обледование больных с аневризмой сосудов головного мозга - см. субарахноидальное кровоизлияние.
Методы лечения аневризм сосудов головного мозга.
1. Хирургический:
2. Консервативный.
Артерио-венозные мальформации - являются врожденной аномалией развития сосудистой системы головного мозга и представляют собой различной формы и величины клубки, образованные вследствие беспорядочного переплетения патологических сосудов.
Суммарная частота ангиоматозных пороков развития составляет 19 на 100000 населения в год.
Артерио-венозные мальформации (АВМ) в 5% - 10% являются причиной нетравматического субарахноидального кровоизлияния.
Разрыв АВМ, обычно, происходит в возрасте 20 - 40 лет.
Типы сосудистых мальформаций:
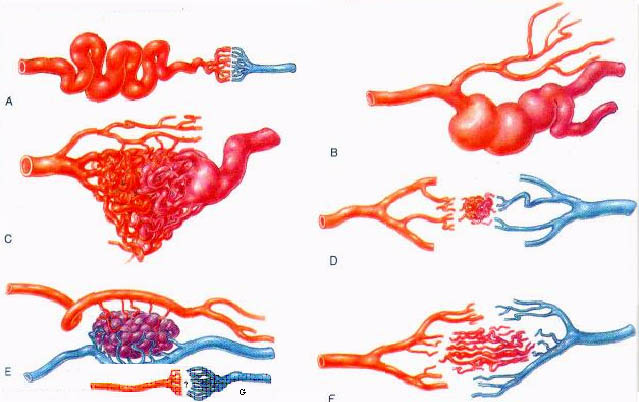
А) артериальная
В) артерио-венозная фистулезная
С) артерио-венозная рацемозная (75%)
D) артерио-венозная микромальформация
Е) артерио-венозная кавернозная (11%)
F) Телеангиоэктазия
G) Венозная
Типичная локализация артерио-венозных мальформаций головного мозга.
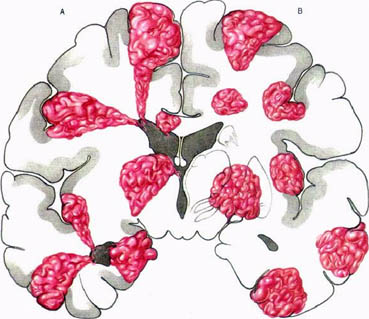
Методы лечения артерио-венозных мальформаций.
1. Хирургические: открытые операции, эндоваскулярные вмешательства
2. Консервативное
3. Радиохирургическое
Артерио-венозные мальформации легких и средостения - врожденное патологическое соустье между артериальным и венозным руслом (сброс крови из артерий в вены минуя капилляры).
Диуретикорезистентный асцит при портальной гипертензии.
Асцит в исходе либо цирроза печени, либо тромбоза портальной системы.
Хирургическое лечение:
Консультация невролога.
Диагностика:
Терапия: подбор лекарственных средств.
Хирургическое лечение.
Реабилитация.
Профилактика и лечение атеросклероза, является приоритетным направлением мировой медицины XXI века.
Атеросклеротическое поражение кровеносных сосудов, является генерализованным процессом и наблюдается на всех уровнях их расположения. Сосуды, вовлеченные в патологический процесс в конечном итоге закупориваются бляшкой, что приводит к снижению кровоснабжения соответствующего органа и соответственно нарушению его функции. Так например при поражении сосудов питающих: головной мозг отмечается инсульт, сердца – инфаркт миокарда, аорты – нарушение и инфаркт внутренних органов и органов малого таза, почечных артерий – инфаркт почки и почечную недостаточность, артерий нижних конечностей – ишемию нижних конечностей и гангрену, артерии внутренних органов – инфаркт кишечника и соответствующего органа.
Атеросклеротическая бляшка возникает в местах отложения холестерина и кальция на стенках сосудов и накапливается, которая со временем увеличивается вплоть до полной окклюзии (закупорки). Зачастую в процессе развития бляшки участвуют и тромбоциты, которые также накапливаются в просвете сосуда. Бляшки имеют тенденцию к эмболизации (отрыву) и увлекаются дальше по ходу тока крови, закупоривая меньший по калибру сосуд, что является очень неблагоприятным признаком и исходом.
Причины развития атеросклероза.
Учитывая опыт доказательной медицины, можно выделить факторы, от которых зависит атерогенез: предрасполагающие, провоцирующие и способствующие факторы.
Предрасполагающим фактором является наследственность. При исследованиях выявлено, что у лиц страдающих атеросклеротическим поражением сосудов, имеются близкие родственники, имеющие аналогичное поражение сосудов в сходном или другом сегменте сердечно-сосудистой системы. Пол и возраст также являются факторами: считается, что наиболее часто атеросклероз развивается у мужчин в возрасте 35-50 лет — причины связаны с физиологическими особенностями. Также в группу риска входят лица подверженные хроническим стрессовым ситуациям.
Провоцирующим фактором является стресс и курение, которые вызывают сужение сосудов. Доказано, что одна выкуренная сигарета – вызывает генерализованный спазм всех сосудов на 40 минут. Также, никотин способен повышать уровень атерогенного холестерина в крови и усиливает склеивание (агрегацию) тромбоцитов, вызывая спазм сосудов и ухудшая в них ток крови. Что обуславливает, повреждение сосудистой стенки и повышение слипания тромбоцитов, запуская, таким образом, процессы проникновения в стенку сосудов холестерина, накопления его в виде бляшек.
Способствующим фактором является артериальная гипертензия, гипертоническая болезнь. Нездоровый образ жизни: курение, употребление алкоголя, жирная и жаренная пища в значительной мере способствуют развитию болезни. И являются основой для формирования атеросклеротических бляшек.
Ожирение способствует повышенной нагрузке на сердце, нарушается нормальный обмен жиров и углеводов, растет атерогенность крови, снижается переносимость гипоксии.
Профилактика атеросклероза.
Основана в первую очередь на диетическом питании, которое должно вводиться в раннем возрасте.
Диета, разрабатывается индивидуально - лечащим врачом. Однако существуют и универсальные советы, например, холестерина с пищей должно поступать не более 300 мг/сут, общий калораж не должен превышать 2 500 калорий в сутки. В здоровом питании должны сочетаться овощи, фрукты; мясные блюда - приготовленные на пару и нежирные молочные продукты.
Необходимо исключить из рациона употребление субпродуктов (внутренние органы животных): мозги, сердце, печень, почки, селезенка, легкие. И источники холестерина: животные жиры, жирные сорта мяса (кроме этого, с птицы в любом случае нужно снимать кожу) жирные молочные продукты (жирный творог, сливки, сыр, масло), яичные желтки. Эти продукты ухудшают свойство крови, повышая ее атеро и тромбо образование. В диете всех больных сердечно-сосудистого профиля требуется ограничение поваренной соли и включение продуктов, богатых солями калия (печеный картофель, зеленый лук, зелень петрушки, укроп, черная смородина, урюк, курага, инжир, чернослив, абрикосы, бананы).
Профилактика атеросклероза, как практически любого заболевания, основана на исключении факторов его развития. Таким образом, чтобы не допустить появление атеросклероза, следует избегать жирных продуктов, вредных привычек (злоупотребления алкоголем, курения), дефицита двигательной активности и, как следствия, избыточной массы тела, систематических перепадов давления (особенно повышения давления), стрессовых ситуаций. Если признаки атеросклероза уже появились, можно замедлить его прогрессирование, а в некоторых случаях и вызвать обратное развитие, используя средства, снижающие содержание холестерина в составе ЛПНП и повышающие уровень связанного с ЛПВП холестерина в крови. Среди таких средств стоит отметить статины.
Аутоиммунный гепатит - диффузное хроническое заболевание печени, характеризующееся прогрессирующим аутоиммунным поражением клеток печени с исходом в цирроз печени.
Ахалазия кардии - кардиоспазм, ахалазия пищевода, сужение пищевода.
Сужение пищевода (кардиоспазм) - уменьшение диаметра нижних отделов пищевода, проявляющееся спазмом пищевода в месте перехода его в желудок и вызывающее нарушение прохождения пищи.
Лечебно-диагностические мероприятия:
Хирургическое лечение: